غیر انسولین پورې تړلی شوگر (د NIDDM ډول ، ډایبېټایټ دوه ډوله) - یو اخته ناروغي چې د معدې انساجونو انسولین حساسیت او د تزریق نسجونو (انسولین مقاومت) حساسیت لخوا مشخص کیږي.
1) وراثت - عیب جینونه (په کروموزوم 11 کې - د انسولین سراو سرغړونه ، په کروموزوم 12 کې - د انسولین ریسیپټر ترکیب زیان ، د ګلوکوز پیژندنې سیسټم کې د جنیټکي نیمګړتیاوې د β-حجرو یا د پیریفی نسجونو لخوا) ، په غالب ډول لیږدول کیږي ، په ورته ورته جوړو کې NIDDM په 95-100٪ کې وده کوي قضیې.
2) اضافي تغذیه او چاقۍ - د لوړ کالوری خواړه په اسانۍ سره جذب شوي کاربوهایدریټ ، خواږه ، الکول او د بوټو فایبر کمښت سره د سیډټري طرزالعمل سره یوځای د انسولین ضعیف محلول او د انسولین مقاومت پراختیا کې مرسته کوي.
د NIDDM ناروغي په دریو کچو د سرغړونو له امله رامینځته شوی:
1. د انسولین سراو څخه سرغړونه - په NIDDM کې لومړنی کلیدي عیب ، د ناروغۍ په لومړي او خورا څرګند مرحلو کې وموندل شو:
a) کیفیتي سرغړونه- د NIDDM سره ، د ګړندي وینې انسولین کچه د پام وړ کمه شوې ، پروینولین غالب کیږي
ب) د خوځنده ګډوډي - په سالم خلکو کې ، د ګلوکوز اداره کولو په غبرګون کې ، د بایفاسیک انسولین سراو مشاهده کیږي: د سخاو لومړۍ برخه د ګلوکوز محرک وروسته سمدلاسه پیل کیږي ، د 10 دقیقې لخوا پای ته رسیږي ، له امله - د gran سیل حجرو څخه د ذخیره شوي انسولین خوشې کیدو له امله ، او د راز دوهم پړاو له 10 دقیقو وروسته پیل کیږي. په پیل کې / د 30 دقیقو وروسته یا وروسته د ګلوکوز د زباني ادارې وروسته ، اوږد مهاله ، د ګلوکوز سره د cells-حجرو محرک په غبرګون کې د نوي ترکیب شوي انسولین محرمیت منعکس کوي ، د NIDDM سره هیڅ لومړی مرحله شتون نلري او د انسولین سراو دوهم پړاو نرم کیږي.
c) کمي سرغړونه - NIDDM د لانګورهانس ټاپو د cells-حجرو د کمیدو له امله د شدید انسولینوپینیا لخوا مشخص کیږي ، په ټاپوګانو کې د امیلایډ زیرمو ډیپو کول (چې د امیلین څخه ترکیب شوی ، چې د انسولین سره د حجرو پواسطه محلول کیږي او د ګلوکوسیز لاملونو ته ګنجوز ورکول) د لنګرهانس د ټاپوګانو جوړښتي اختلالات او د انسولین سراو کې کمښت) ، او داسې نور.
per: د پرایفیری نسجونو انسولین مقاومت:
a) وړاندې کوونکی - د بدلیدونکي ، غیر فعال جنیټیکي پلوه ټاکل شوي محصولاتو سره تړاو لري
د انسولین مالیکولونه یا انسولین ته د پروینولین نابغه بدلون
ب) اخیستونکی - د فعال انسولین اخیستونکو شمیر کمولو سره تړاو لري ، غیر معمولي غیر فعال ریسیپټرې ترکیب ، د انټيسیپټر انټي باډیز څرګندیدل.
c) پوسټ ریسیپټر - د انسولین ریسیپټر ټایروسین کیناس په فعالیت کې کموالی ، د ګلوکوز لیږدونکو په شمیر کې کمښت (د حجرو په داخلي سطح کې پروټینونه چې د حجرو دننه ګلوکوز لیږد تضمینوي).
د انسولین مقاومت پراختیا کې ، په وینه کې د انسولین انټيګینټیس جریان (د انسولین انټي باډیز ، د انسولین هورمونونه: د ودې هورمون ، کورټیسول ، تایرایډ هورمونز ، تایروټروپین ، پرولاټین ، ګلوګګان ، CA) هم مهم دي.
3. د ځیګر ګلوکوز تولید ډیر کړی - د ګلوکوزجنیزیس د زیاتوالي له امله ، د ځیګر لخوا د ګلوکوز تولید کمول ، د ګلوکوز جوړیدو د سرکاډین تال څخه سرغړونه (په شپه کې د ګلوکوز تولید کمول) ، او داسې نور.
د NIDDM کلینیکي څرګندونه:
. The complaints sub The complaints complaintsﺎ complaints. sub sub ectivejjective ly. characteristicistic are are are. are..:
- د عمومي او عضلاتو ضعیف څرګندیدل (په غړو کې د انرژي ، ګلایکوژن او پروټین په رامینځته کیدو کې د نیمګړتیا له امله)
- تنده - د DM تخریب په دوره کې ، ناروغان کولی شي په ورځ کې 3-5 لیتره یا ډیر څښاک وڅکي ، لوړ هایپرګلیسیمیا ، لا زیاته تنده ، وچه خوله (د ډیهایډریشن او د اوبو د ضایع کیدو غدود فعالیت له امله)
- د شپې او شپې دواړه او څو ځله ادرار کول
- چاقۍ - اکثرا ، مګر تل نه
- د پوټکي خارښت - په ځانګړي توګه د جننټ ساحه کې میرمنو کې
.j. Ob .j Ob..... ، organs organs. organs ﺍ.. systems... of state...:
a) پوټکی:
- وچ پوټکی ، ټیګور او لچک کم شوی
- د پوستکي پوټکي ټپونه ، تکراري فرونکولوسیز ، هایډروډوینایټس ، د پښو ایپیډرموفایټیس
- د پوټکي xanthomas (د ژیړ رنګ papules او نوډولونه ، د لپایډونو څخه ډک شوي ، په کڅوړو کې موقعیت لري ، ټیټ پښې ، زنګون او وربشې جوړښتونه ، ښاخونه) او xanthelasma (د سترګو د پوټکي ژیړ لیپید سپاټونه)
- ریوبیوس - په پوټکي او ګالونو کې د پوټکي له فلش کولو سره د پوټکي پوستکي غزول (د شکرې ناروغي)
- د پوټکي لیپویډ نیکروبیوس - ډیر ځله په پښو کې ، لومړی د سره سور سور نسواري یا ژیړ نوډولونه یا داغونه شتون لري چې د خولې له لارې ایریټیماتس سره تړل شوي پوټکی ، د دوی پورته پورتنۍ پوټکی په تدریج سره atrophies ، نرم ، ځلیدونکی ، د شدید لاکینیزم سره ("پارچمنټ") ځیني وخت اغیزمن کیږي. سیمې غوڅیدل ، ډیر ورو روغوي ، د رنګ پواسطه زونونه پریږدي
b) هاضمي سیستم:
- دوراني ناروغي ، نرمیدل او د غاښ ضایعات
- الیوولر پیوریا ، ژیګویټایټس ، زخم یا د عصبي سټوماتیت
- د معدې معدې ، د آوټفي ورو ورو پراختیا سره ډوډیټینټس ، د معدې جوس د راښکته کیدو کمښت ،
د معدې موټرو فعالیت کم شوی د ګیسټروپریسیس پورې
- د کولمو ناروغي: نس ناستې ، سټایټریا ، مالابسورپشن سنډروم
- د غوړ ځیګر هیپټوسیس ، د کلورسي کالولیس کولیسټیټایټس ، ګیلابلیډر ډیسکینیا او داسې نور.
c) د زړه سیسټم:
- د بیلابیل پیچلتیاو سره د ایتروسکلروسیز او کورونري زړه ناروغۍ ژر وده کول (د ډایبېتېز سره MI کولی شي پرته له درد څخه پیښ شي - د پاراشینر د زړه هایپوستیسیا سنډروم ، ډیر ځله ټرانومورال ، ستونزمن کار ، د مختلف پیچلتیا سره)
- د شریان لوړ فشار (اکثرا د نیفروانګیوپیتي له امله ثانوي ، د پښتورګو شریانونو اتیروسکلروسیز او داسې نور).
- "ډایبېټیک زړه" - ډیسمیټابولیک مایوکارډیل ډایسټرافي
g) تنفسي سیسټم:
- د شدید کورس ، په مکرر ډول د زیاتوالي ، اختلالاتو سره د سږو نري رنځ اخته کیدل
- په دوامداره ډول سینه بغل (د سږو د مایکروانګیوپتي له امله)
- په دوامداره توګه د برونچایټس او د اوږدې برونایټس پراختیا ته خطر
e) د ادرار سیستم: د ادرار د ناروغۍ عفونت او انفلاسیون ناروغیو (سیسټټایټس ، پییلونفرتیتس) ، او داسې نورو حالتونو کې د اخته کیدو حالت.
د NIDDM تشخیص: پوښتنه 74 وګورئ.
1. خواړه - د لاندې غوښتنو سره مطابقت ولري:
- د اصلي اجزاو په ترکیب او تناسب کې فیزولوژیک اوسئ (60 car کاربوهایډریټ ، 24٪ غوړ ، 16 protein پروټین) ، د فزیکي فعالیت درجې پورې اړوند د انرژي ټول لګښتونه پوښي او د بدن نورمال "مثالي" وزن ساتلو ډاډ ترلاسه کول ، د بدن د اندازې څخه زیات د منافقانه رژیم اشاره شوې. د 20-25 kcal محاسبه څخه د بدن وزن / ورځ په 1 کیلو کې
- د ورځني کالوریک مقدار ترمینځ لاندې توزیع سره 4-5 ځله خواړه: 30 - - د ناري لپاره ، 40 - - د غرمې لپاره ، 10 - - د ماښام ناشونې لپاره ، 20 - - د ډوډۍ لپاره
- په اسانۍ سره هضم کیدونکي کاربوهایډریټونه ختم کړئ ، د الکولو څښل ، د نباتاتو فایبر مینځپانګې ډیروي
- د څارویو اصلی غوړ محدود کړئ (40-50٪ غوړ باید سبزیجات وي)
د مونوتوپیري په ب Aه یو خواړه تر هغه وخته پورې ترسره کیږي ، د هغې د کارونې شالید پراساس ، د شکرې ناروغۍ لپاره د بشپړ خساره ساتل ممکن دي.
2. د وزن له لاسه ورکول ، کافي فزیکي فعالیت (د بدن اضافي وزن سره ، انوریکټیکونه کارول کیدی شي - د مرکزي عمل چمتووالی چې د کاټو پوهینونو بیا مینځته کیدو مخه نیسي ، میریډیا (سیبټرمین) 10 مګرا 1 وخت / ورځ ، د 1 میاشت لپاره د وزن ضایع کول د 3-5 کیلوګرامو لپاره غوره دی
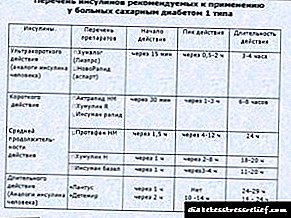
.3 د درملو درملنه - د شفاهي هایپوګلیسیمیک درملو (او په هغه ناروغانو کې چې انسولین ته اړتیا لري د 2 ډایبایټس + انسولین درملنه د ګډ عمل مشترکه درملو سره ترسره کیږي: مکسټارډ - 30 ، هومولین پروفایل 3 ، انسومین کمبین 25 GT د ناستې او ډوډۍ دمخه د دوه ګونې ادارې په جریان کې):
a) سیکټروجنونه - هغه درمل چې د ب - حجرو لخوا د بشپړ شوي انسولین محرک هڅوي:
1) سلفونيلاوريا مشتقان - کلورپروپمايډ (زه نسل) په 1 يا 2 درملو کې 250 ملي ګرامه / ورځ ، ګليبينکلايمايډ (مينيينل) 1.25-20 ملي ګرامه / ورځ ، په شمول د مينيال 1.75 او 3.5 مائکرونيز ډولونه ، ګليپيزايډ ، ګليکوسلازايډ (ډایبېتېز) mg 80--320 mg ملي ګرامه / ورځ ، ګلایسډون ، ګلیمیپیرایډ (آمریل) 1-8 ملي ګرامه / ورځ
)) د امینو اسیدونو مشتق - د وروسته هاضر ګلیسیمیا د تنظیم لپاره مطلوب: نوینورم (ریپلیګینایډ) د خواړو دمخه تر خواړو تر 8-8 ملی ګرامه / ورځ پورې ، سټارلیکس (نایټلینایډ)
ب) بګوانایډز - د ګلوکوز ظرفیتي کارول د انسولین په شتون کې زیاتوالی ، ګلوکوزواګینیسیس کموي ، له کولمو څخه د ګلوکوز کارول د کولمو څخه د وینې ګلوکوز کمولو سره وده کوي: N ، N-dimethylbiguanide (siofor ، metformin ، glucophage) 500-850 مګرا 2 ورځې / ورځې
c) د ګلوکوسیډیس مخنیوی - په هاضمه کې د کاربوهایډریټ جذب کم کړئ: ګلوکوبای (اکربوس) په ورځ کې په 150-300 ملي ګرامه / ورځ کې په 3 ویشل شوي خوراکونو کې د خواړو سره
d) ګلیټازون (تیوسالډیډیونیونز ، د انسولین حساسیت لرونکي) - انسولین ته د تزریقې نسجونو حساسیت ته وده ورکړئ: ایکټوس (پیجلیټازون) 30 مګرا 1 وخت / ورځ
4. د NIDDM ناوخته اختلالاتو مخنیوی او درملنه - د ستونزې د بریالي حل لپاره اړین دی:
a) د NIDDM د کافي او مناسبې درملنې په واسطه نورموګلیسیمیا ، اګلیکوسوریا ته د کاربوهایډریټ میتابولیزم سرغړونو لپاره خساره ورکول
b) د غوړ میټابولیزم لپاره د مناسبو شحمو کمولو درملنه معاوضه کړئ: د غوړ ، درملو محدودیت سره خواړه (سټینز ، فایبریټس ، نیکوتینیک اسید چمتو کول ، او داسې نور).
ج) د وینې فشار نورمال کچې تضمین کړئ (د انټي هایټروټریټس درملو په ځانګړي توګه د ACE مخنیوی کونکي ، چې سربیره یې nephroprotective اثر لري)
g) ترڅو د وینې د کنګولیشن او انټي اکسیجن سیسټم انډول تضمین کړي
د ناوخته اختلالاتو مخنیوی پکې شامل دي د اوږدې مودې لپاره د کاربوهایډریټ میتابولیزم دوامداره معاوضه ساتل او د شکر ناروغۍ ناوخته اختلالاتو لومړني مرحلو دمخه کشف:
1) د شکرې ناروغۍ retinopathy - دا اړینه ده چې د لومړي 5 کلونو لپاره په کال کې یو ځل په منظم ډول د فنډس معاینه ترسره شي ، او بیا وروسته په هرو 6 میاشتو کې یو ځل د رټینل رګونو د نوپلازم سره ، لیزر کوګولیشن په ګوته کیږي
2) د شکرې ناروغۍ - دا اړینه ده چې په هرو 6 میاشتو کې یوځل مایکروالوموبینوریا وټاکي ، کله چې د رینال ناکامي نښې څرګند شي - د څاروی پروټین محدودیت سره خواړه (هره ورځ تر 40 g پورې) او د سوډیم کلورایډ (په ورځ کې تر 5 g پورې) ، د ACE مخنیوی کارونو ، ډیټوکسیکشن درملنه ، او د فعالیت دوامداره خرابیدو سره. پښتورګي - هیموډالیسس او نور پیچلتیاوې.
د NIDDM مخنیوی: سالم ژوندون (د هایپوډینیمیا او چاقۍ مخه ونیسئ ، د الکول ، سګرټ څښلو ، او نور له عقلي پلوه ګټه مه اخلئ ، د فشار له منځه وړل) + د رژیم یا د لومړي ځل لپاره د هایپرګلیسیمیا قسطونو لخوا کافي سمون اصلاح ، چې د وینې د شکرو د کچو دورې څخه څارنه تعقیبوي.
د شکرې ناروغۍ ناوخته (اوږد) پیچلتیاوې: مایکروانګیوپیتیز (د شکرې ناروغۍ retinopathy ، د ډایبېټیک نیفروپتي) ، میکروانګیوپیتي (د ډایبېټیک فوټ سنډروم) ، پولی نیوروپتي.
د ډایبېټیک انګیوپیتي - په شکرې ناروغي کې د عصبي زخم عام شوی ، دواړه کوچنیو رګونو (مایکروانګیوپیتي) او د لوی او متوسط صلاحیت لرونکي شریانونو ته میکروب کوي.
د شکرې ناروغي - د ذیابیطس mellitus د کوچني رګونو د پراخو زخمونو (arterioles ، capillaries ، وینیوز) ، د دوی جوړښت کې بدلونونو لخوا بizedه شوي (د حوصلې دیوال کې د ګلوکوسامینګلیزان ژورول ، د arterioles دیوال hyalinosis د مایکروترمبروز لپاره د فعالیت وړتیا لپاره د شمیرو وړتیا شمیره :
1. د شکر ناروغي retinopathy - په شکرې اخته ناروغانو کې د ړانده کیدو اصلي لامل ، غیر پراخوالی (د مایکروونوریسم ، هیمرجز ، بوغمه شتون ، په ریٹنا کې جامد exudates) ، تعصب (+ د رګونو رګونو کې تغیرات: روښانه ، تروتاژ ، لوټیدل ، د عصبي حجرو بدلون او د نوي کیدو ظهور) ، په ریٹنا کې د هغه اختلالاتو او ټینګو جوړښت سره پراخه متوقفې هیمرجونه) ب formsې ، د کلینیکي پلوه د فلشین الوتنو ، تودوخې ، د واګی حس ، د تیاره شیانو کمیدو پرمختګ بصري پخوالي .د.
د ډایبېټیک retinopathy لپاره سکرینینګ.
"طلایی سټنډرډ" د فنډس سټرایسکوپیک رنګ عکاسي ده ، د ریٹنا فلوروسینس انجیوګرافي ، او مستقیم عیفلموسکوپي په اوس وخت کې د سکرینینګ لپاره ترټولو لاسرسي وړ دی.
د ذیابیطس د تشخیص له نیټې څخه د 1.5-2 کلونو وروسته لمړی ازموینه ، د شکر ناروغۍ retinopathy نه شتون کې ، په 1-2 کلونو کې لږترلږه 1 ځل ازموینه ، که شتون ولري - په کال کې لږترلږه 1 ځله یا ډیر ځله ، د امیندوارۍ سره د شکر ناروغۍ retinopathy ترکیب ، هه ، سي آر ایف - د انفرادي ازموینې مهال ویش ، د لید لید کې ناڅاپي کمیدلو سره - د عصبي ډاکټر لخوا سمدستي ازموینه.
د ډایبېټیک retinopathy د درملنې اصول:
1. د درملو درملنه: د کاربوهایډریټ میتابولیزم لپاره اعظمي جبران (د خولې شکر کمولو درملو ، انسولین درملنه) ، د اختلالاتو پیچلتیاوو درملنه ، د وینې لوړ لپیدونو سره د غیر پروټیوټریټ ډیبیټیک retinopathy لپاره د کم مالیکول وزن heparins
2. د شکرې ناروغۍ په لومړیو مرحلو کې د رټینال رګونو فوتوکوګولیشن (د سیمه ایز - د لیزر کوګولیشن فوکس د رنځولوژیک پروسې یا پریټرینل هیمرج ساحه کې پلي کیږي ، فوکل - کوګولیټونه د پاراماکولر او پارپپیریلري برخو کې په څو قطارونو کې پلي کیږي ، له 12 څخه تر 12 پورې پورې) فوکس په ریٹنا کې د چیکر بورډ ب patternه کې پلي کیږي ، د پیراماکولر او پاراپيریلري ساحو څخه د ریٹنا استوایی زون ته ټولې لارې).
.3 کریوکوګولیشن - د ډیبیټیک ډیبیټیک ناروغانو لپاره اشاره شوې ، د ویتریک بدن کې د مکرر هیمرج لخوا پیچل شوی ، د نیویسکلریزيشن او تشنج نسج کې یو څه کچې زیاتوالی ، لومړی د سترګو ټیټ نیمایي کې ترسره کیږي ، او په اونۍ کې په پورتنۍ نیمایي کې ، دا د بشپړ لید مخه نیسي ړوند
4. ویټریکومی - د وقایه کونکي هیسمجونو لپاره اشاره کیږي چې د ویټریوس او ریٹنا کې د فبروټیک بدلونونو وروسته پراختیا سره
.2 د شکرې ناروغۍ - د رینل ګومومیرولي د نوډولر یا تحلیل شوي نیفروګینګسکلروسیس له امله.
د ډایبېټیک نیفروپیتي کلینیکي او لابراتوار څرګندونې.
1. په لومړیو مرحلو کې ، فرعي ظاهري نشتون شتون لري ، په کلینیکي ډول څرګند شوي مرحله کې ، د پروټینوریا زیاتوالي ، د شریان لوړ فشار ، نیفروټیک سنډروم ، د اوږدې رینل ناکامي پرمختللي کلینیک ځانګړتیا لري.
2. مایکروالومبینوریا (د پیشاب د البومین اخراج ، له نورمال ارزښتونو څخه ډیر ، مګر د پروټینوریا درجې ته نه رسیږي: 30-300 ملی ګرامه / ورځ) - د ډایبېټیک نیفروپاتي لومړنۍ نښه ، د دوامداره مایکروالومبیونیا څرګندیدو سره ، د ناروغۍ کلینیکي څرګند شوي مرحله به په 5-7 کلونو کې وده وکړي.
.3 Hyperbilration (GFR> 140 ml / min) - په شکرې کې د پښتورګو په فعالیت باندې د Hyperglycemia د اغیز لومړنۍ پایله ، د پښتورګو زیان سره مرسته کوي ، د ډایبېټیس موده کې زیاتوالي سره ، GFR په تدریج سره د پروټینوریا زیاتوالي او د لوړ فشار درجې شدت تناسب کې کمیږي
د ډایبېټیک نیفروپیتي وروستي مرحلو کې دوامداره پروټینوریا ، د GFR کموالی ، د ایزوټیمیا (کریټینین او د وینې یوریا) زیاتوالی ، د لوړ فشار لوړیدل او ثبات ، او د نیفروټیک سنډوم پرمختګ ځانګړتیاوې دي.
د ډایبېټیک نیفروپیتي د پراختیا مرحله:
1) د پښتورګو hyperbunction - GFR زیات شوی> 140 ml / دقیقې ، د ملا د وینې جریان ، رینل هایپرټرافي ، نورمال البومینوریا
هغه څه ونه موندل چې تاسو په لټه کې یاست؟ لټون وکاروئ:
غوره ویناوې:یو زده کونکی هغه څوک دی چې په دوامداره توګه ناڅرګندتیا پریږدي. 10160 - | 7206 - یا هرڅه ولولئ.
ایتوپیتوژینیسیز او د شکری ناروغي تشخیص
د نړیوال روغتیایی ماهرینو په وینا (1999) ، ډایبېټیس د مختلف ایټولوژیو میتابولیک اختلال په توګه تشریح کیږي ، چې د هاضمې ګلوبیسیمیا د ضعیف کاربوهایډریټ ، غوړ او پروټین میتابولیزم سره د انسولین سراو کې نیمګړتیا پورې تړاو لري ، د انسولین تاثیرات یا دواړه.
په ډایبایټس کې لومړني میټابولیک عیب د سایټوپلازمیک غشا له لارې د انسولین پورې تړلي نسجونو کې د ګلوکوز او امینو اسیدونو لیږد ضعیف دی. د دې موادو د ټرانس میمبران لیږد مخه نیول د نورو ټولو میټابولیک بدلون لامل کیږي.
په وروستي کلونو کې ، دا مفکوره چې د ډایبایټس میلیتس په ژنیکي ډول او رنځپوهیولوژیک ډول د اوږد هایپرګلیسیمیا هیټروجنسي سنډروم دی ، اصلي ډولونه یې د لومړي او II ډایبایټس میلیتس دی. ډیری وختونه ، د ناروغۍ پراختیا کې ایټولوژيکي او مرسته کونکې عوامل توپیر نشي کولی.
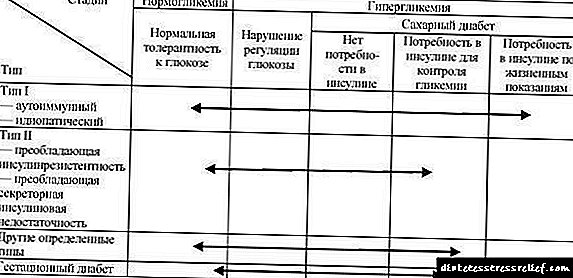
له هغه وخته چې د وګړو په بالغ برخه کې د تایید شوي بایو کیمیکل پیرامیټونو سره د ډایبایټس میلیتس څرګند کلینیکي څرګندونې سره ، د ویسکولر اختلالاتو ډیرې فریکوینسي (چې وده یې د 5-7 کلونو څخه ډیرو میټابولیک اختلالاتو سره پیښیږي) په ګوته کیږي ، نو په 1999 کې د WHO ماهرینو د ناروغۍ او نوي کټګورۍ وړاندیز وکړ. د شکرو لپاره د لابراتوار تشخیصي معیارونه (جدول.. 33..1).
د ګلوکوز غلظت ، ملیمول / ل (میتر / ډی ایل) | ټوله وینه | پلازما |
| وینس | کڅوړی | وینس | کڅوړی |
| د شکری ناروغی: |
| په خالي معده کې | > 6,1(> 110) | > 6,1(> 110) | > 7,0 (> 126) | > 7,0 (> 126) |
| یا د ګلوکوز بارولو وروسته 2 ساعته یا دواړه | > 10,0 (> 180) | > 11,1 (> 200) | > 11,1 (> 200) | > 12,2 (> 220) |
| د ګلوکوز ضعف ضعیف |
| په خالي معده کې | 6.7 (> 120) او 7.8 (> 140) او 7.8 (> 140) او 8.9 (> 160) او 5.6 (> 100) او 5.6 (> 100) او 6 ، 1 (> 110) او 6.1 (> 110) او 6.1 (> 110) څخه تر 7.0 ملي میتر / L (> 126 ملي ګرامه / dl) باید په نورو ورځو کې د ګلوکوز مینځپانګې په ټاکلو سره تایید شي. پدې توګه ، د کاربوهایډریټ میتابولیزم اختلالاتو لپاره سخت ژونکي کیمیاوي معیارونه معرفي شوي. د شکر ناروغۍ تشخیص باید تل په بله ورځ د تکرار ازموینو په واسطه تایید شي ، که چیرې د حاد میتابولیک تحلیل یا د شکر ناروغۍ نښې نښانې سره روښانه هایپرګلیسیمیا شتون ونلري ، که نرمه کلینیکي علامتي ناروغي شتون ولري. هغه اشخاص چې د روژې د وینې / پلازما ګلوکوز کچه له نورمال څخه لوړه وي مګر د تشخیصي کچې څخه ښکته ، ترڅو د شکر ناروغۍ وروستۍ تشخیص وکړي ، کنټرول اندازه کړي او یا د ګلوکوز رواداري ازموینه (PTH). PTH د سهار د نورمال رژیم او فزیکي فعالیت پس منظر پروړاندې ترسره کیږي ، نه د 10 ساعتونو څخه دمخه او نه وروسته وروستی خواړه وروسته له 16 ساعتونو څخه. د ازموینې څخه 3 ورځې دمخه ، ناروغ باید هره ورځ لږترلږه 250 G کاربوهایډریټ ترلاسه کړي او پدې وخت کې باید هغه درمل ونه خوري چې د پلازما ګلوکوز اغیزه کوي (ګلوکوکورټیکوټرایډز ، هورمونل ضد درمل ، غیر سټرایډ ضد انفلافيري او د شکر راټیټ درمل ، اډرینسټیمولینټس ، ځینې انټي بیوټیک ، تیازایډ ډایورټیک) . د PTH په قضیه کې ، لاندې شاخصونه پیل شوي دي: 1) نورمال ګلوکوز رواداری د ګلوکوز له کچې 2 ساعته وروسته د 7.8 ملي لیتر / ل (> 140 مګرا / ډی ایل) ګلوکوز لوډیدو لخوا مشخص کیږي ، مګر د 11.1 mmol / l (> 200 ملی ګرامه / dl) څخه لاندې تاسو ته اجازه ورکوي چې د شکر ناروغي تشخیص کړي ، کوم چې باید د راتلونکو مطالعاتو لخوا تایید شي. پدې توګه ، ډایبېټس د روژې پلازما ګلوکوز> 7.0 ملي میترول / L (> 126 ملی ګرامه / dL) او په ټوله وینه> 6.1 ملي لیت / L (> 110 ملی ګرامه / dl) کې د زیاتوالي سره تشخیص کیدی شي. د شکر ناروغۍ طبقه بنديد شکرې ناروغۍ لپاره د تشخیص نوي معیارونو سره یوځای ، د روغتیا نړیوال ماهرینو د ډایبایټس میلیتس د نوي کټګورۍ وړاندیز وکړ (جدول .2 33..2). جدول .2 33... د ګلاسیمیک اختلالاتو ایټیولوژیکې طبقه بندی (WHO ، 1999) Type. د ډایبېتېز مېلېټس ټایپ کړئ (د انسولین د مقاومت له موجودیت څخه د انسولین د نسبي کمبود سره بدلون ته د انسولین مقاومت سره یا پرته د راز راز کمښت سره) .3 د شکرو نور مشخصات
- د B - حجرو په فعالیت کې جینیټکي نیمګړتیاوې
- د انسولین په فعالیت کې جینیټکي نیمګړتیاوې
- د ایکسروکرین پانقرایس ناروغۍ
- اندروکنوپاتیز
- شکرې ناروغي د درملو یا کیمیکل له امله رامینځته کیږي
- انتانات
- د معافیت منځګړیتوب شکرې غیر معمولي ب formsې
- ځینې ژنیتیک سنډرومونه ځینې وختونه د شکرو سره تړاو لري 4. د امیندوارۍ شکره
|
یادونه: د ګلوکوز رواداری او د امیندوارۍ ذیابیطس د اميندوارۍ ضعیف ډولونه شامل دي.وړاندیز کیږي چې د "انسولین پورې تړلي" او "غیر انسولین پورې تړلي" ډایبېټس وکاروي او یوازې د "ټیټ I او II ډایبایټس" نومونه پریږدي. دا د دې ډولونو د رنځ ناروغۍ له امله دی ، او روان تھراپي په پام کې نه نیسي. سربیره پردې ، د بشپړ انحصار لپاره د انسولین - خپلواک فارم د لیږد امکان د ناروغ د ژوند مختلف مرحلو کې پیښ کیدی شي (جدول 33.3).
جدول .3 33... ګلاسیمیک اختلالات: ایټولوژیکي ډولونه او کلینیکي مرحلې (WHO ، 1999)
د I او II ډایبایټس خورا عام ډولونه دي ، کوم چې د شوګر د ټولو قضیو 90٪ څخه ډیر حساب کوي.
د ډایبایټس میلیتس د ډول ډول کاربوهایډریټ میتابولیزم اختلالات شامل دي چې د جنیتیکي پلوه احتمالي اشخاصو کې د پانقراټيک ټاپوګانو cells-حجرو له مینځه وړو او د معافیتي عوارضو شالید پروړاندې دي.
ناروغان تر 30 کلونو پورې عمر پورې مشخص کیږي ، د انسولین مطلق کمښت ، کیټوآکسیډوس ته تمایل او د بهرنی انسولین اداره کولو اړتیا.
په هغه حالتونو کې چیرې چې د حجرو په شمیر کې ویجاړیدل او کمیدل د معافیت یا آټومیون پروسې له امله رامینځته کیږي ، ډایبېټیس د اتومات معافیت ګ .ل کیږي. د ډایبېتېز مېلېټوس ډول د مختلف آټانټي باډوز له شتون سره مشخص کیږي.
دې ته اړونده حالت د HLA پیچلي DR3 ، DR4 یا DR3 / DR4 جينونو او د HLA DQ لوکس ځینې مشخولیتونه سره مل کیږي. پدې ټینګار شوی چې لومړی ډایبایټس (آټومیون) کولی شي د نورموګلیسیمیا څخه پرمختیایی مرحلې تیر کړي پرته د انسولین اداره کولو اړتیا پرته چې د B حجرو بشپړ تخریب کړي. د B حجرو کمیدل یا بشپړ ورکیدل د انسولین بشپړ انحصار لامل کیږي ، پرته لدې ناروغ د کیټوکسیدوس ، کوما ته تمایل رامینځته کړي. که ایټولوژي او رنځیژی پیژندل شوی نه وي ، نو بیا د ډول ډول I ډول ډول ډول ناروغي د "ایډیوپیتیک" ډایبایټس ته راجع کیږي.
د II ډایبایټس میلیتس د کاربوهایډریټ میتابولیزم اختلالات هم لري ، کوم چې د انسولین مقاومت شدت او د انسولین رطوبت کې یو نیمګړتیا تر مینځ د بیلابیلو کچو سره تړاو لري. د یوې قاعدې په توګه ، د II ډایبایټس کې ، دا دوه فاکتورونه د ناروغۍ په ناروغۍ اخته دي ، په هر ناروغ کې دوی په مختلف تناسب کې ټاکل شوي.
د II ډایبایټس معمولا د 40 کلونو وروسته کشف شوی. ډیری وختونه ، ناروغي بې له ځنډه وده کوي ، په تدریج سره ، بې له شکه د شکرې ناروغۍ کیټوآسیډوسیس پرته. درملنه ، د یوې قاعدې په توګه ، د ژوند ژغورلو لپاره د انسولین بیړنۍ اداره اړتیا نلري. د دوهم ډول ډایبایټس میلیتس پراختیا کې (نږدې د٪ د ډایبېټس ټولو قضیو کې) ، جنیټیک (کورنۍ) فاکتور خورا مهم دی.
ډیری وختونه ، میراث پولیجینک ګ isل کیږي. د شوګر د ناروغۍ پیښې په کلکه د وزن لرونکو ناروغانو کې د عمر سره ډیریږي ، او په اشخاصو کې چې له 50 کلونو څخه ډیر عمر لري 100٪ ته رسي.
د دوهم ډول ډایبایټس ناروغان اکثرا د لوړ هایپرګلیسیمیا لپاره د انسولین درملنه کوي ، مګر د انسولین په وتلو سره په خپله خوښه کیټوآسیډوس په عملي ډول پیښیږي.
میټابولیک سنډروم
د II د ډایبایټس په جنیسیس کې ، د چاغوالي په ځانګړي توګه د معدې نوعې څخه یو مهم هڅونکی رول لوبول کیږي.
دا ډول ډایبایټس د هایپرینسولینیمیا سره تړاو لري ، د نسج انسولین مقاومت زیاتوي ، د ځګر ګلوکوز تولید ډیروي ، او د B - حجرې پرمختګ.
د انسولین مقاومت د انسولین حساس نسجونو کې وده کوي ، چې اسکلیټ عضلات ، ایډپوز نسج ، او ځیګر پکې شامل دي. د انسولین کچې او چاغۍ ترمنځ اړیکې ښه پیژندل شوي.
په چاغښت کې د Hyperinsulinism شرایطو لاندې ، د سوماتوټاتین ، کارټیکوټروپین ، وړیا فیټي اسیدونو ، یوریک اسید او نورو اختلالاتو عوامل وموندل شول ، چې له یوې خوا د وینې پلازما کې د ګلوکوز او انسولین کچه اغیزه کوي ، او له بلې خوا د "فزیکولوژیک" احساس رامینځته کوي. لوږه. دا د لیپولیسز باندې د لیپوجینیسیس برالیتوب لامل کیږي. په چاغښت کې د نس انسولین مقاومت د پلازما انسولین کچې لوړېدو سره کنټرول کیږي.
د ډایبایټجیک خوراکي توکو کوم مشخص مواد شتون نلري ، مګر د سنتر شوي غوړ مصرف ډیرول او د غذایی رژیم ناکافي مصرف د انسولین حساسیت کمولو کې مرسته کوي.
د 5-10 of د بدن وزن کې کمښت ، حتی که چاغښت لا هم دوام ولري ، د ریسیپټرو نیمګړتیاو لامل کیږي ، په پلازما کې د انسولین غلظت کمول ، د ګلیسیمیا په کچه کې کمښت ، ایتروجینک لیپوپروټین او د ناروغانو عمومي حالت کې پرمختګ.
په ځینو موټرو ناروغانو کې د شکر ناروغۍ وده د مطلق نسبتا څخه د انسولین کمښت سره ډیریږي. په دې توګه ، چاغ کول ، له یوې خوا ، د شکر ناروغۍ وده لپاره د خطر فاکتور دی ، او له بلې خوا ، خپل لومړنی څرګندونه. د II ډایبایټس میلیتس د ناروغ له پلوه heterogeneous دی.
د 1999 د WHO راپور د میټابولیک سنډروم مفهوم د عضلي پیچلتیاو لپاره د یو مهم فاکتور په توګه معرفي کړ.
د میټابولیک سنډروم لپاره د منل شوي تعریف تعریف نشتون سره سره ، د دې مفهوم لاندې دوه یا ډیر لاندې برخې لري:
- د ګلوکوز میتابولیزم یا د شکر ناروغي شتون ،
- د انسولین مقاومت ،
- له 140/90 ملي متري RT څخه د وينې لوړ فشار. هنر.،
- ټرای ګلیسریډز او / یا ټیټ کولیسټرول لوړیږي ټیټ کثافت لیپوپروټین(LDL),
- چاقۍ
- مایکروالبیومینوریا له 20 mcg / min څخه ډیر.
د احتمالي ناروغانو کې د بدن وزن کمولو په هدف د سخت رژیم اقداماتو کارول ، د میټابولیک سنډوم خطر خطر فکتورونو ډیری وختونه د ګلیسیمیا عادي کیدو یا کمیدو او د اختلالاتو کمیدو لامل کیږي.
د شکرو اختلاطات
یو شمیر ناروغان (شاوخوا٪ complications) د پیچلتیاوو لپاره عالي تبه لري ، پرته لدې چې د کاربوهایډریټ میتابولیزم لپاره د خساره درجه څخه less د ناروغانو په یوه بله برخه کې (20-25)) پیچلتیاوې د لږ جنیتیک وضعیت له امله په ندرت سره لیدل کیږي.
په ډیری ناروغانو کې (70-75)) ، د جنیټیک پیشوګانو درجې توپیر کولی شي ، او دا په دې ناروغانو کې دي چې د کاربوهایډریټ میتابولیزم لپاره ښه تاوان ساتل د انجیوپیتي او نیوروپتي په جریان کې څرګند مخنیوی اثر لري.
د ډایبېټیک انجییوپیتي (میکرو- او میکانګیوپیتي) او نیوروپیتي د شکرو د ناروغۍ خورا سخت څرګندونه دي ، پرته لدې چې د هغې نوعیت په پام کې ونیسي. د دې اختلالاتو پراختیا کې ، دوی د پروټین ګلایکینشن ته خورا لوی اهمیت ورکوي (د دوی د ګلوکوز مالیکول سره تړل د غیر انزیماتیک پایله کې او په نهایی مرحله کې ، غیر انسولین انحصاري نسجونو کې د سیلولر فعالیت کې بدلون غیر بدلیدونکی کیمیاوي عکس العمل) ، او د وینې ریزولوژیک ملکیت کې بدلون.
د هیموګلوبین پروټینونو ګلاکیشن د ګاز ترانسپورت ګډوډیدو لامل کیږي. سربیره پردې ، د غشا پروټینونو جوړښت څخه سرغړونه له امله د حوزې جھلی ګنډل دي. د شوګر په ناروغانو کې ، د وینې سیرم ، لیپوپروټینز ، پیرفیرل اعصابونو او د نښلونکي نسج جوړښتونو کې د ګلوکوز اضافه کولو پروسه کشف شوه.
د ګلییکریشن درجه مستقیم د ګلوکوز غلظت سره متناسب ده. د ګیلاسیسلیټ شوی هیموګلوبین (HbA1b ، HbA1c) د کلنۍ هیموګلوبین د یوې سلنه په توګه تشخیص د شکرې ناروغۍ اخته ناروغانو کې د کاربوهایډریټ میټابولیزم د خسارې حالت ارزولو لپاره معیاري میتود دی. د ثابت او خورا لوړ هایپرګلیسیمیا سره ، د ټول هیموګلوبین تر 15-20. پورې کولی شي د ګلایسیشن څخه تیریږي. که چیرې د HbA1 مینځپانګه له 10٪ څخه زیاته شي ، نو د شکرې ناروغۍ retinopathy وده یوه مخکینۍ پایله ده.
د انجیو - او نیوروپیتي د ودې لپاره مسؤل هم د انسولین خپلواک نسج حجرو کې د ګلوکوز ډیر مقدار ګ consideredل کیږي. دا په دوی کې د سایکل الکولي سوربيټول د راټولیدو لامل کیږي ، کوم چې په حجرو کې اوموټیک فشار بدلوي او په دې توګه د بوغمې او ضعیف فعالیت پراختیا کې همکاري کوي. د سوربټول دننه کول د عصبي سیسټم په نسجونو ، ریٹنا ، لینس او د لوی رګونو دیوالونو کې رامینځته کیږي.
په ذیابیطس کې د مایکروتروومبي رامینځته کولو میکروب میکانیزمونه د هومیوسټاسیس اختلالونه ، د وینې ضعف ، مایکروکلرول: د پلیټلیټ ټولیدو ډیروالی ، د تومومباکسین A2 ، د پروسټاسیکلینز کمیدل ترکیب او فایبرنوالیټیک وینې فعالیت دی.
د ډایبیټز ډیری ناروغان نیفروپیتي وده کوي. پدې کې د ډایبېټیک ګلومیرولوسکلروسیس ، نیفروانګیلاسروسیس ، پییلونفریټیسس وغيره شامل دي. مایکرو- او میکروګانیوپیتي د دې پیچلتیاوو پراختیا هم اغیزه کوي. په تیرو کلونو کې ، په پیشاب کې د پروټین شتون او د شوګرۍ میلیتس ناروغانو کې د پښتورګو د وروستي برخلیک ترمنځ روښانه اړیکه ښودل شوې.
دا مهمه ده چې د مایکروالومبینوریا کشف کړئ ، د وقتي ناروغیو څخه علاوه. د 20 /g / min څخه ډیر د البومین اخراج کچه د مایکروالبیومینوریا تشخیصي نښه ده ، د 3 څخه ډیر د البمین او کریټینین کچو تناسب تاسو ته اجازه درکوي چې د 30 μg / min څخه د ډیرې شپې د تیریدو کچه اټکل کړئ.
د ټیټ افراطیت څخه بدلون د ډایبېټیک فوټ سنډروم کې توپیر لري. د ټیټ افراطیت کمیدل د ناروغانو په ناروغانو کې ترسره کیږي چې د خلکو په پرتله 15 ځله ډیر ځنډ لري.
د ډایبېټیک فوټ سنډروم پیښې د عمر ، د ناروغۍ موده ، ګلیسیمیا ، سګرټ څښل ، د شریان د لوړ فشار شدت سره تړاو لري. د ډایبېټیک فوټ سنډروم د مایکروانګیوپیتي سره دومره نه تړاو لري لکه پولینوروپتي سره ، د ټیټ افراطیتونو (میکروګینیوپیتي) د لویو او متوسط رګونو د اتیروسکلروسیس ضایع کول ، یا د دې عواملو ترکیب سره.
د شکرې ناروغۍ اوږد مهاله تخریب د همغږۍ ناروغیو جریان خرابوي ، د معافیت کمیدو لامل کیږي ، د ساري او التهابي پروسو واقعیت او د دوی اوږد والي.
دا باید په یاد وساتل شي چې د II ډایبایټس ډیری ډاکټران د یو کوچني کورس ناروغۍ ګ asي. د ډایبېټولوژیسټانو د نړیوال فدراسیون اروپایی دفتر او په in the. in کې د روغتیا نړیوال سازمان اروپايي ټولنه د میټابولیزم او د دوهم ډول ډایبېټس ناروغانو کې د اختلالاتو خطرونو لپاره د تاوان لپاره نوي معیارونه وړاندیز کړي ، کوم چې په جدول کې وړاندې کیږي. 33.4.
جدول .4 33... د تاوان جبراند شکری ناروغیدوهم ډول
د وینې رګونو پلازما ګلوکوز په خالي معده کې / دمخه د خواړو څخه mmol / L (mg / dL) 6.1 (> 110)> 7.0 (> 126)
د ناروغۍ ایټولوژي
د لمړی ډول ډایبېب ناروغي یو میراثي ناروغي ده ، مګر د جنیتیک وضعیت د هغې وده یوازې دریمه برخه ټاکي. په مور کې د شکر ناروغۍ اخته ماشوم کې د رنځپوهنې احتمال به له 1-2٪ څخه ډیر نه وي ، یو ناروغ پلار - له 3 څخه تر 6٪ پورې ، ورور - نږدې 6٪.
د پانقراټيک زخمونو یو یا څو عصري نښه کونکي ، چې په کې د لنګرهانس ټاپو ته انټي باډیز شامل دي ، په 85-90٪ ناروغانو کې موندل کیدی شي:
- د ګلوټامیټ ډیکربوکسلایز (GAD) ته انټي باډیز ،
- ټیروسین فاسفتاس ته انټي باډیز (IA-2 او IA-2 بیټا).
پدې حالت کې ، د بیټا حجرو ویجاړولو کې اصلي اهمیت د سیلولر معافیت عوامل ته ورکول کیږي. د ټایپ 1 ډایبایټس معمولا د HQ haplotypes لکه DQA او DQB سره تړاو لري.
اکثرا دا ډول رنځپوهنه د نورو اتومات انډروکرین اختلالاتو سره یوځای کیږي ، د بیلګې په توګه ، د اډیسن ناروغي ، اتومیم تایرایډایټس. د نه انډروکرین ایټولوژي هم مهم رول لوبوي:
- وایټیلګو
- رومي رنځپوهنه ،
- الپوسیه
- د کرون ناروغي.
د شکرو ناروغي
 د ټایپ 1 ډایبایټز ځان احساس کوي کله چې د اتوماتیک پروسې له 80 څخه تر 90٪ د پانقراټي بیټا حجرې له مینځه وړي. سربیره پردې ، د دې رنځپوهنې پروسې شدت او سرعت تل توپیر لري. ډیری وختونه ، په ماشومانو او ځوانانو کې د ناروغۍ په کلاسیک کورس کې ، حجرې خورا ګړندي له مینځه وړل کیږي ، او ډایبایټس په چټکۍ سره څرګندیږي.
د ټایپ 1 ډایبایټز ځان احساس کوي کله چې د اتوماتیک پروسې له 80 څخه تر 90٪ د پانقراټي بیټا حجرې له مینځه وړي. سربیره پردې ، د دې رنځپوهنې پروسې شدت او سرعت تل توپیر لري. ډیری وختونه ، په ماشومانو او ځوانانو کې د ناروغۍ په کلاسیک کورس کې ، حجرې خورا ګړندي له مینځه وړل کیږي ، او ډایبایټس په چټکۍ سره څرګندیږي.
د ناروغۍ له پیل څخه او د دې لومړني کلینیکي نښو څخه د کیټوکاسیډوس یا کیټوآسیډوټیک کومې پراختیا ته ، له څو اونیو څخه ډیر وخت نشي تیریدی.
په نورو کې ، په نادره ډول پیښو کې ، په ناروغانو کې چې له 40 کلونو څخه ډیر عمر لري ، ناروغي په پټه توګه پرمخ ځي (د اوتومیمون ډایبایټسي میلیتس لاډا).
سربیره پردې ، پدې حالت کې ، ډاکټرانو د ډایبایټس میلیتس دوه ډوله تشخیص کړ او خپلو ناروغانو ته یې سپارښتنه وکړه چې د سلفونیلوریا چمتووالی سره د انسولین کمښت پوره کړي.
په هرصورت ، د وخت په تیریدو سره ، د هورمون بشپړه کمښت نښې څرګندیږي:
- کیټونوریا
- وزن له لاسه ورکول
- د ویني شکر کمولو لپاره د ټابلیټونو منظم استعمال شاليد پروړاندې څرګند هایپیرګلیسیمیا.
د 1 ډایبېتېز ناروغي د مطلق هورمون کموالي پر بنسټ ده. د انسولین پورې تړلي نسجونو (عضلو او غوړ) کې د شکري اندازې ناممکن کیدو له امله ، د انرژي کمبود وده کوي او په پایله کې لیپولیسز او پروټولوسیز خورا ډیر قوي کیږي. ورته پروسه د وزن له لاسه ورکولو لامل کیږي.
په ګلاسیمیا کې د زیاتوالي سره ، هایپروسمولریت رامینځته کیږي ، د اسوموتیک ډیوریسز او ډیهایډریشن سره. د انرژي او هورمون کموالي سره ، انسولین د ګلوګګون ، کورټیسول او ودې هورمون راز له مینځه وړي.
د ډیریدونکي ګلیسیمیا سره سره ، ګلوکوزونجینیز محرک کیږي. د غوړ نسجونو کې د لیپولیسس ګړندي کول د غوړ اسیدونو حجم کې د پام وړ زیاتوالي لامل کیږي.
که چیرې د انسولین کمښت شتون ولري ، نو بیا د ځيګر لیپوسینتیک وړتیا تر فشار لاندې راځي ، او وړیا غوړ اسیدونه په فعال ډول د ketogenesis کې دخیل دي. د کیټوزونو جمع کول د شکرې ناروغي کیتوسس د پراختیا لامل کیږي او د هغې پایله - د شکرې ناروغي ketoacidosis.
د ډیهایډریشن او تیزابیت کې د مخ په زیاتیدونکي شالید په مقابل کې کوم کوما وده کولی شي.
دا ، که چیرې درملنه ونلري (د انسولین مناسب درملنه او ریهایدریشن) ، نږدې 100٪ قضیو کې به د مرګ لامل شي.
د 1 د شکرو ناروغي نښې
د رنځپوهنې دا ډول خورا لږ دی - د ناروغۍ ټولو قضیو 1.5-2. څخه ډیر نه. په ژوند کې د پیښې خطر 0.4٪ وي. ډیری وختونه ، یو شخص د 10 څخه تر 13 کلونو عمر کې د ورته ډایبایټس تشخیص کیږي. د رنځپوهنې د څرګندولو لویه برخه تر 40 کلونو پورې پیښیږي.
که چیرې قضیه ځانګړې وي ، په ځانګړي توګه په ماشومانو او ځوانانو کې ، نو بیا ناروغي به ځان د روښانه علامتی ناروغۍ په توګه څرګند کړي. دا په څو میاشتو یا اونیو کې وده کولی شي. ساري او نورې ورته ناروغۍ کولی شي د شکری ناروغي څرګند کړي.
نښې به د شکرو ټولو ډولونو ځانګړتیا وي:
- پولیوریا
- د پوټکي خارش ،
- پولیډیا
دا نښې په ځانګړي ډول د 1 ډول ناروغي سره تشریح کیږي. د ورځې په جریان کې ، ناروغ کولی شي لږترلږه 5-10 لیتره مایعات وڅښي او خارج کړي.
د دې ډول ناروغۍ لپاره مشخص به د ګړندي وزن ضایع وي ، کوم چې په 1-2 میاشتو کې 15 کیلو ته رسي. سربیره پردې ، ناروغ به رنځیږي:
- د غړو کمزوري
- خوب
- کم شوی فعالیت
 په لومړي سر کې ، هغه ممکن د اشتها د غیر معقول زیاتوالي سره وځورول شي ، کوم چې د انورکسیا لخوا ځای په ځای کیږي کله چې کیټوآکسیډیسس ډیریږي. ناروغ به د شفاهي قهوې څخه د اکټون ځانګړتیا بوی تجربه کړي (ممکن د میوه ای بوی شتون ولري) ، التهاب او pseudoperitonitis - د معدې درد ، شدید ډیهایډریشن ، کوم چې کولی شي د کوما لامل شي.
په لومړي سر کې ، هغه ممکن د اشتها د غیر معقول زیاتوالي سره وځورول شي ، کوم چې د انورکسیا لخوا ځای په ځای کیږي کله چې کیټوآکسیډیسس ډیریږي. ناروغ به د شفاهي قهوې څخه د اکټون ځانګړتیا بوی تجربه کړي (ممکن د میوه ای بوی شتون ولري) ، التهاب او pseudoperitonitis - د معدې درد ، شدید ډیهایډریشن ، کوم چې کولی شي د کوما لامل شي.
په ځینو مواردو کې ، د ماشومانو په ناروغانو کې د لومړي ډایبېټس لومړۍ نښه به د پرمختګ شعور وي. دا دومره تشریح کیدی شي چې د ورته رنځپوهنې (جراحي یا ساري ناروغۍ) شالید پروړاندې ، ماشوم ممکن د کوما لاندې راشي.
په ندرت سره ، کله چې یو ناروغ د شوګر سره 35 کلن عمر ولري (د دیرش آټومیمون ډایبېتېز سره) ، ناروغي شاید ځان دومره روښانه نه احساس کړي ، او دا د وینې د شکر د ورځني ازموینې په جریان کې په ناڅاپي ډول په بشپړ ډول تشخیص شوی.
یو شخص به وزن له لاسه ورنکړي ، پولیوریا او پولیډیپیا به معتدل وي.
لومړی ، ډاکټر کولی شي دوهم ډول ذیابیطس تشخیص کړي او په درملو سره درملنه پیل کړي ترڅو په ګولیو کې شوګر کم کړي. دا به یو څه وخت وروسته ، د ناروغۍ لپاره د منلو وړ تاوان تضمین کړي. په هرصورت ، د یو څو کلونو وروسته ، معمولا د یو کال وروسته ، ناروغ به نښې ولري چې د انسولین په بشپړه توګه کموالی له امله رامینځته کیږي:
- د ډراماتیک وزن کمول
- کیټوسیس
- ketoacidosis
- د اړتیا په کچه د بورې کچه ساتلو کې پاتې راتلل.
د شکرو تشخیص لپاره معیارونه
ورکړل شوې دې چې د ناروغۍ لومړي ډول د روښانه نښو لخوا بizedه کیږي او یو نادره رنځپوهنه ده ، د وینې د شکرو د کچې د تشخیص لپاره یوه سکریننګ مطالعه نه ترسره کیږي. په نږدې خپلوانو کې د لومړي ډایبایټس وده امکان خورا لږ دی ، کوم چې د ناروغۍ لومړنۍ تشخیص لپاره د مؤثرو میتودونو نشتون سره په دوی کې د رنځپوهنې د معافیت میکروژیک مارکرونو بشپړه مطالعه نامناسب ټاکي.
په ډیری قضیو کې د ناروغۍ کشف کول به په هغه ناروغانو کې د وینې ګلوکوز د پام وړ اضافي ډیزاین پراساس وي چې د مطلق انسولین کمښت نښې لري.
د ناروغۍ کشف کولو لپاره زباني ازموینې خورا لږ شتون لري.
نه وروستی ځای توپیر تشخیص دی. دا اړینه ده چې په مشکوک قضیو کې تشخیص تایید کړئ ، د معدې ګلیسیمیا تشخیص کول د 1 ډایبایټس میلیتس د څرګند او روښانه نښو نشتوالي کې ، په ځانګړي توګه په ځوان عمر کې څرګندیدو سره.
د ورته تشخیص هدف ممکن دا وي چې ناروغي د شکرو له نورو ډولونو څخه توپیر وکړي. د دې کولو لپاره ، د باسیل سي پیپټایډ کچه ټاکلو میتود پلي کړئ او د خواړو څخه 2 ساعته وروسته.
په مبهم قضیو کې د غیر مستقیم تشخیصي ارزښت لپاره معیار د لومړي ډایبایټس معافیتي نښه کونکي ټاکل دي:
- د Pancreas islet کمپلکس ته انټي باډي ،
- ګلوټامیټ ډیکربوکسیلیز (GAD65) ،
- ټیروسین فاسفیټیس (IA-2 او IA-2P).
د درملنې تنظیم
د هر ډول شکری درملنه به د 3 اساسی اصولو پراساس وي:
- د وینې شکر کمول (زموږ په قضیه کې ، د انسولین درملنه) ،
- د رژیم خواړه
- ناروغ زده کړه.
د لومړي رنځپوهنې لپاره د انسولین سره درملنه د بدیل طبیعت څخه ده. د دې هدف د منلو وړ تاوان معیارونو ترلاسه کولو لپاره د انسولین طبیعي محافظت تقلید کول دي. د انسولین ژور درملنه به د هارمون فزیکولوژیک تولید ته نږدې نږدې وي.
د هورمون لپاره ورځنۍ اړتیا به د دې اساسی رطوبت سره مطابقت ولري. د درملو اوسط موده پورې د درملو 2 انجیکشنونه یا د اوږد انسولین ګلارګین 1 انجیک کولی شي بدن ته انسولین چمتو کړي.
د بیسال هورمون ټول مقدار باید د درملو لپاره د ورځني اړتیا نیمایي څخه زیات نشي.
د انسولین باولس (تغذیه شوي) رژیم به د خواړو څخه دمخه رامینځته کیدو کې د لنډ یا ډیر لنډ وخت لپاره د انسان هورمون انجیکونو سره ځای په ځای شي. پدې حالت کې ، خوراک د لاندې معیارونو پراساس محاسبه کیږي:
- د کاربوهایډریټ مقدار چې د خواړو پر مهال باید مصرف شي ،
- د وینې د شکر موجوده کچه ، د هر انسولین انجیکشن دمخه ټاکل شوې (د ګلوکومیټر په کارولو سره اندازه کیږي).
سمدلاسه د 1 ډایبېټیس میلیتس څرګندیدو وروسته او ژر تر ژره د دې درملنه د کافي اوږدې مودې لپاره پیل شوې ، د انسولین چمتووالي ته اړتیا لږه وي او د 0.3-0.4 U / کیلو څخه به کم وي. دې مودې ته "هیمیمون" یا د دوامداره معافیت مرحله ویل کیږي.
د Hyperglycemia او ketoacidosis مرحلې وروسته ، په کوم کې چې د انسولین تولید د ژوندي پاتې بیټا حجرو لخوا ځنډول کیږي ، هورمونل او میتابولیک خرابي د انسولین انجیکونو لخوا معاوضه کیږي. درمل د پانکریټیک حجرو فعالیت بیرته راولي ، کوم چې بیا د انسولین لږ محرمیت اخلي.
دا موده د څو اونیو څخه تر څو کلونو پورې دوام کولی شي. په نهایت کې ، په هرصورت ، د بیټا سیل باقیاتو د اتوماتیک ویجاړیدو په پایله کې ، د معافیت مرحله پای ته رسیدلی او جدي درملنې ته اړتیا لیدل کیږي.
د غیر انسولین پورې تړلی د شکری ناروغۍ میلیټس (دوهم ډول)
دا ډول رنځپوهنه وده کوي کله چې د بدن نسجونه نشي کولی کافي شوګر جذب کړي یا دا په نامکمل حجم کې ترسره کړي. ورته ستونزه بل نوم لري - د اضافي سپریټریکټیک نشتون. د دې پدیدې ایټولوژي ممکن توپیر ولري:
- د انسولین په جوړښت کې بدلون د چاقۍ وده ، د ډیر څښاک ، د ژوند لرونکی ژوند ، د شریان لوړ فشار ، په زاړه عمر او د معتادینو په شتون کې ،
- د انسولین ریسیپټرانو په دندو کې اختلال د هغوی د شمیر یا جوړښت د سرغړاوي له امله ،
- د ځګر نسجونو لخوا د شکر نامناسب تولید ،
- د رګونو د لارې ناروغي ، په کوم کې چې د انسولین ریسیپټر څخه حجرې ته د داخلي حرکت لیږد ستونزمن وي ،
- په Pancreas کې د انسولین سراو کې بدلون.
د ناروغۍ طبقه بندي کول
د ډایبېټایټ دوه ډوله شدت پورې اړه لري ، دا به په لاندې برخو وویشل شي:
- کوچنۍ درجه. دا د انسولین نشتوالي لپاره د تاوان ورکولو وړتیا سره مشخص شوی ، د درملو او رژیمونو کارولو سره مشخص شوی چې کولی شي په لنډ وخت کې د وینې شکر کم کړي ،
- منځنۍ درجې. تاسو کولی شئ د میټابولیک بدلونونو لپاره تاوان ورکړئ په دې شرط چې لږترلږه 2-3 درمل د ګلوکوز کمولو لپاره وکارول شي. پدې مرحله کې ، یو میتابولیک ناکامي به د انجیو پیتي سره یوځای شي ،
- سخت پړاو. د حالت عادي کولو لپاره د ګلوکوز راټیټولو او انسولین انجیکشن کولو ډیری وسیلو کارولو ته اړتیا ده. پدې مرحله کې ناروغ اکثرا د اختلالاتو سره مخ کیږي.
د شکری ناروغي څه شی ده؟
د ډایبېټس کلاسیک کلینیکي عکس به 2 مرحلې ولري:
- ګړندی مرحله. د ګلوکوز په ځواب کې د انسولین د فوري خالي کول ،
- ورو پړاو. د لوړ وینې شکر کمولو لپاره د انسولین خوشې کول ورو دي. دا د ګړندي مرحلې وروسته سمدلاسه کار پیل کوي ، مګر د کاربوهایډریټونو ناکافي ثبات سره مخ کیږي.
که چیرې د بیټا حجرو اخته وي چې د پانقراس هورمون اغیزې ته حساس نه وي ، په وینه کې د کاربوهایډریټونو مقدار کې یو عدم توازن ورو ورو وده کوي. د ډایبېتېز مېلېټوس دوه ډوله کې ، ګړندۍ مرحله په ساده ډول نه وي ، او ورو مرحله مخ په وړاندې ځي. د انسولین تولید خورا مهم دی او د دې دلیل لپاره دا ممکنه نه ده چې پروسه ثبات شي.
 کله چې د انسولین ریسیپټور ناکافي فعالیت یا د پوسټ ریسیپټر میکانیزمونه شتون ولري ، هایپرینسولینیمیا وده کوي. په وینه کې د لوړې کچې انسولین سره ، بدن د هغې خسارې میکانیزم پیل کوي ، چې د هورمونول انډول ثبات کولو په هدف دی. د دې ځانګړتیا نښې حتی د ناروغۍ په لومړي سر کې لیدل کیدی شي.
کله چې د انسولین ریسیپټور ناکافي فعالیت یا د پوسټ ریسیپټر میکانیزمونه شتون ولري ، هایپرینسولینیمیا وده کوي. په وینه کې د لوړې کچې انسولین سره ، بدن د هغې خسارې میکانیزم پیل کوي ، چې د هورمونول انډول ثبات کولو په هدف دی. د دې ځانګړتیا نښې حتی د ناروغۍ په لومړي سر کې لیدل کیدی شي.
د رنځپوهنې یو څرګند انځور د څو کلونو لپاره دوامداره هایپرګلیسیمیا وروسته وده کوي. د وینې شکر ډیر فشار د بیټا حجرو باندې منفي اغیزه کوي. دا د دوی د کمیدلو او پوښاک لامل کیږي او د انسولین په تولید کې د کمښت لامل کیږي.
په کلینیکي ډول ، د انسولین کمبود به د وزن بدلون او کیټوکاسیډیسس رامینځته کیدو سره څرګند شي. سربیره پردې ، د دې ډول ډایبیټس نښې به دا وي:
- پولیډیا او پولیوریا. میټابولیک سنډروم د هایپرګلیسیمیا له امله وده کوي ، کوم چې د اوسموتیک فشار فشار زیاتوالي لامل کیږي. د پروسې عادي کولو لپاره ، بدن په فعاله توګه د اوبو او بریښنایی لرې کول پیل کوي ،
- د پوټکي خارش په وینه کې د یوریا او کیټوونز ډیروالي له امله د پوټکي خارش ،
- ډیر وزن
د انسولین مقاومت به ډیری پیچلي لامل شي ، دواړه لومړني او ثانوي. نو ، د ډاکټرانو لومړي ګروپ کې شامل دي: هایپرګلیسیمیا ، د ګلیکوجین تولید کې ورو ورو ، ګلوکوسوریا ، د بدن عکس العمل مخنیوی.
د اختلاطاتو دوهم ګروپ کې باید شامل وي: د کاربوهایدریټونو ته د دوی د بدلون لپاره د لیپایډونو او پروټینونو د خوشې کیدو محرک ، د غوړ اسیدونو او پروټینونو تولید مخنیوی ، مصرف شوي کاربوهایډریټونو کې زغم کمول ، د پانقراس د هورمون ضعیف محرمیت.
د ډایبېټایټ 2 ډولونه کافی عام دي. په لویه کچه ، د ناروغۍ د خپریدو ریښتیني شاخصونه کیدی شي د رسمي لږترلږه تر 2-3 ځله ډیر شي.
سربیره پردې ، ناروغان یوازې د جدي او خطرناکو پیچلتیاو له پیل وروسته د طبي مرستې په لټه کې دي. د دې دلیل لپاره ، د اینڈوکرونولوژیسټ ټینګار کوي چې دا مهمه ده چې د منظم طبي معاینې په اړه هیر نکړو. دوی به ژر تر ژره د ستونزې پیژندلو کې مرسته وکړي او ژر تر ژره یې درملنه پیل کړي.
|


 د ټایپ 1 ډایبایټز ځان احساس کوي کله چې د اتوماتیک پروسې له 80 څخه تر 90٪ د پانقراټي بیټا حجرې له مینځه وړي. سربیره پردې ، د دې رنځپوهنې پروسې شدت او سرعت تل توپیر لري. ډیری وختونه ، په ماشومانو او ځوانانو کې د ناروغۍ په کلاسیک کورس کې ، حجرې خورا ګړندي له مینځه وړل کیږي ، او ډایبایټس په چټکۍ سره څرګندیږي.
د ټایپ 1 ډایبایټز ځان احساس کوي کله چې د اتوماتیک پروسې له 80 څخه تر 90٪ د پانقراټي بیټا حجرې له مینځه وړي. سربیره پردې ، د دې رنځپوهنې پروسې شدت او سرعت تل توپیر لري. ډیری وختونه ، په ماشومانو او ځوانانو کې د ناروغۍ په کلاسیک کورس کې ، حجرې خورا ګړندي له مینځه وړل کیږي ، او ډایبایټس په چټکۍ سره څرګندیږي. په لومړي سر کې ، هغه ممکن د اشتها د غیر معقول زیاتوالي سره وځورول شي ، کوم چې د انورکسیا لخوا ځای په ځای کیږي کله چې کیټوآکسیډیسس ډیریږي. ناروغ به د شفاهي قهوې څخه د اکټون ځانګړتیا بوی تجربه کړي (ممکن د میوه ای بوی شتون ولري) ، التهاب او pseudoperitonitis - د معدې درد ، شدید ډیهایډریشن ، کوم چې کولی شي د کوما لامل شي.
په لومړي سر کې ، هغه ممکن د اشتها د غیر معقول زیاتوالي سره وځورول شي ، کوم چې د انورکسیا لخوا ځای په ځای کیږي کله چې کیټوآکسیډیسس ډیریږي. ناروغ به د شفاهي قهوې څخه د اکټون ځانګړتیا بوی تجربه کړي (ممکن د میوه ای بوی شتون ولري) ، التهاب او pseudoperitonitis - د معدې درد ، شدید ډیهایډریشن ، کوم چې کولی شي د کوما لامل شي. کله چې د انسولین ریسیپټور ناکافي فعالیت یا د پوسټ ریسیپټر میکانیزمونه شتون ولري ، هایپرینسولینیمیا وده کوي. په وینه کې د لوړې کچې انسولین سره ، بدن د هغې خسارې میکانیزم پیل کوي ، چې د هورمونول انډول ثبات کولو په هدف دی. د دې ځانګړتیا نښې حتی د ناروغۍ په لومړي سر کې لیدل کیدی شي.
کله چې د انسولین ریسیپټور ناکافي فعالیت یا د پوسټ ریسیپټر میکانیزمونه شتون ولري ، هایپرینسولینیمیا وده کوي. په وینه کې د لوړې کچې انسولین سره ، بدن د هغې خسارې میکانیزم پیل کوي ، چې د هورمونول انډول ثبات کولو په هدف دی. د دې ځانګړتیا نښې حتی د ناروغۍ په لومړي سر کې لیدل کیدی شي.